胰体癌
胰体癌简介
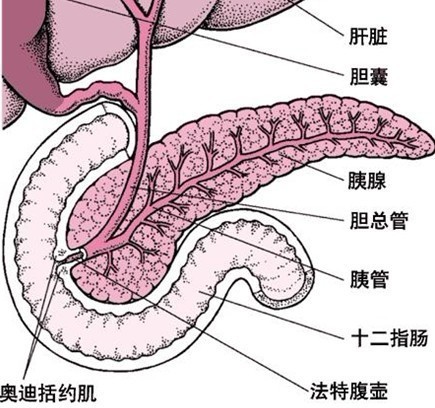
胰腺癌根据癌症发病部位可分为胰头癌,胰体癌,胰尾癌和全胰癌。
胰腺癌的早期症状表现还随发生部位的不同而有所差异。胰头癌由于容易压迫胆总管,阻塞胆汁排泌,使胆汁渗入血液,最容易引起黄疸、肝脏肿大,以及大便颜色变浅,呈白陶土样。因此,胰头癌相对来说更有可能在早期发现;胰体癌症状以疼痛为主,因为胰体与腹腔神经丛相邻,病变容易侵及神经,疼痛为间歇性或持续性,夜间加重;胰尾癌症状较隐匿,疼痛不多见,除一般的消瘦、乏力、庆食、消化不良外,有时表现为腹部包块,容易被误诊为左肾疾病,因此患者一定要做好检查诊断,最好是到正规的大医院进行诊断治疗。
胰体部、尾部之间的界线不能清楚地划分,故统称为胰体尾癌。胰腺癌发生于胰体、尾者仅占30%。胰体尾癌可破坏胰岛组织而产生糖尿病,且可伴有周围静脉血栓形成而引起脾肿大、门静脉高压等症,可能是由于肿瘤分泌某种物质促使血液凝固所致。胰体、尾癌发生转移较胰头癌为早,多见而广泛,可转移至局部淋巴结、肝、腹膜和肺。
临床症状
胃肠障碍(食欲不振等等)。
上腹部持续性出现和饮食无关的钝痛。
不喜欢脂肪性菜餚,也会出现脂肪性下痢,这是脂肪未被消化,而和粪便混合、排泄出来的下痢症状。
1、腹痛 为胰腺癌的早期症状,多见于胰体及胰尾癌,位于上腹部、脐周或右上腹,性质为绞痛,阵发性或持续性、进行性加重的钝痛,大多向腰背部放射,卧位及晚间加重,坐、立、前倾位或走动时疼痛可减轻。
2、黄疸 在病程的某一阶段可有黄疸,一般胰头癌黄疸较多见,且出现较早,癌肿局限于体、尾部时多无黄疸。黄疸多属阻塞性,呈进行性加深,伴有皮肤瘙痒等症状。
3、约90%患者有迅速而显着发展的体重减轻,在胰体癌晚期常伴有恶质。
4、乏力与食欲不振甚为常见,尚可伴有腹泻便秘、腹胀、噁心等胃肠道症状。部分病例可出现脂肪泻和高血糖、糖尿。
5、由于癌肿溃烂或感染,亦可因继发胆管感染而出现发热。
6、部分胰腺体、尾部癌肿可见肢体静脉的血栓性静脉炎,而造成局部肢体浮肿。
7、体格检查除发现黄疸外,可有上腹部压痛。晚期可于上腹部触及结节状、质硬之肿块。如黄疸伴有胆囊肿大,则为胰头癌的重要依据。由于胆汁淤积,常可扪及肝脏肿大。如癌肿压迫脾静脉或脾静脉血栓形成时,可扪及脾肿大。
8、晚期胰体癌病例可出现腹水,并可在左锁骨上或直肠前陷凹扪及坚硬及肿大的转移淋巴结。
诊断检查
诊断胰体癌,术前準备纠正患者贫血、低蛋白血症等营养不良表现 ,若有糖尿病应给予治疗。因有合併结肠切除可能 ,术前应常规行肠道準备。术前行胃肠钡透 ,了解十二指肠、结肠有无受累;做CT或MRI检查 ,明确肿瘤是否累及胰头、肠系膜上血管以及门静脉。必要时应做血管造影检查。
胰体癌治疗
外科治疗
胰体癌早期缺乏明显症状,大多数病例确诊时已是晚期,手术切除的机会少。外科治疗需要针对不同病期和肿瘤病灶局部侵犯的範围,採取不同的手术方式。
1.胰体尾部切除术
胰体尾部切除术是治疗胰体尾部肿瘤的常用方法,适应于无远处转移的胰体尾部癌。
2.不能切除的胰腺癌的手术疗法
(1)胆道引流术
①胆道阻塞性外引流术
对于年老、体弱、低蛋白血症、胆道感染者,或伴肝肾功能不良,难以耐受胆道内引流术者,可进行胆管或胆囊造瘘外引流术。手术操作简单、併发症少。
②胆囊或胆管十二指肠吻合术
该手术有操作简单、创伤小、手术併发症少的优点。但术后易发生上行感染,目前临床少用。
③胆囊或胆管空肠吻合术
是目前临床上经常採用的术式,只要患者身体情况良好,估计可以耐受时,即应将胆囊或胆管空肠吻合术列为首先术式。
(2)胃空肠吻合
适用于有十二指肠梗阻的病例。临床上有以下情况应行胃空肠吻合术:①有十二指肠梗阻的症状或体徵。②胃肠X线透视或内镜检查显示十二指肠有狭窄、僵硬、肿瘤浸润。③术中见十二指肠有狭窄、受压。
(3)胆肠、胃肠吻合术
适用于胰腺癌合併梗阻性黄疸,同时有十二指肠梗阻者。
①胆肠、胃肠袢式吻合术
优点为操作很简单,可一期行胆肠、胃肠襻式吻合术,亦适用于第一次行胆肠吻合,术后发生十二指肠梗阻而再次手术者。
②胆肠、胃肠Roux -Y吻合术
适用于胰腺癌合併梗阻性黄疸及任何部位的十二指肠梗阻。手术较袢式吻合稍複杂。
化疗
手术后可以辅助化疗,主要以吉西他滨为主,联合其他的药物,可以延长生存期。化疗前须向患者解释治疗目的,接受化疗的患者须密切随访,包括体检、腹部、胸部影像学和血CA19-9检查。
适应症:根治性手术切除后辅助化疗;胰腺癌伴转移;局部进展无法切除胰腺癌、手术或其他治疗后复发转移。
中医保守治疗
本病在中医临床多属于“积聚”、“黄疸”範畴。祖国医学认为肝气郁结,气机不畅,故见腹痛、脘腹不适、胀满;肝气犯脾,脾气虚弱,故见食欲不振,消瘦乏力,腹泻;脾虚生湿,湿郁化热,热毒内蓄,则发为黄疸,病程迁延日久,气滞血淤,热毒内结,则见腹块。胰腺癌大多数病例确诊时已是晚期,手术切除的机会少,放化疗副作用大,效果欠佳。
护理措施
(1)改善患者营养状况,降低术后併发症:鼓励患者多进富有营养的食物,必要时给予胃肠鼻饲或静脉高营养。有明显黄疸者,需给予维生素K1.以改善凝血功能。因脂肪吸收障碍(如腹泻、大便性质改变),应限制脂肪食物。
(2)术后密切观察血压、脉搏、呼吸,预防休克,保持水、电解质酸硷平衡。
(3)作胰十二指肠切除术,术中有较多吻合,要密切观察腹腔引流管或引流条内渗出液的性状和量,观察有无胆瘘、胰瘘和出血等併发症发生。
(4)作胰体和胰尾切除术者,注意置于胰腺断面处的引流管内有无胰液渗出(胰液为清澈无色水样液)。如疑有胰瘘时,应立即将引流管接持续负压吸引,对胰瘘周围的皮肤用氧化锌糊剂保护。
(5)心理护理:给予心理支持,增强战胜疾病的信心。
(6)控制继发性糖尿病:术后早期监测血糖、尿糖、酮体。记录尿量及比重。遵医嘱给予胰岛素。
(7)化学疗法护理:同化疗常规护理。
 读书笔记摘抄新闻资讯
读书笔记摘抄新闻资讯